TERAPIA DE INSUFICIENCIA CARDIACA
Fisiopatología de la Insuficiencia Cardiaca
1. Corazón: La sobrecarga del miocardio (por pérdida de masa
muscular, hipertensión crónica o defectos valvulares) lleva a la hipertrofia
del músculo cardíaco y, eventualmente, a la insuficiencia cardíaca.
2. Vasculatura: La rigidez de los vasos sanguíneos aumenta
con la edad, la hipertensión y la diabetes, incrementando la resistencia contra
la cual el corazón debe bombear. La disfunción endotelial y la producción de
ROS también contribuyen a la insuficiencia cardíaca.
3. Riñón: Regula la excreción de sodio y agua, afectando el volumen intravascular. En la insuficiencia cardíaca, hay desregulación de mecanismos renales, agravando la condición.
·
Insuficiencia Cardiaca con Fracción de
Eyección Preservada (HFpEF)
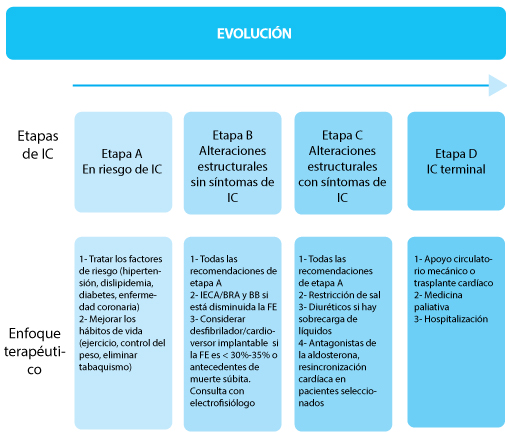
- Estadificación
La clasificación de la insuficiencia cardíaca se basa en la
severidad de los síntomas (NYHA) y en las etapas del continuo cardiovascular
(AHA/ACC), desde el riesgo alto (etapa A) hasta la enfermedad avanzada (etapa
D).
· Tratamiento Farmacológico de la Insuficiencia Cardiaca Sistólica Crónica (Etapas B y C)
|
Principio de
Tratamiento I: Modulación Neurohumoral en la Insuficiencia Cardíaca |
|
El
tratamiento de la insuficiencia cardiaca (IC) se centra en reducir la
activación neurohumoral y sus efectos adversos en el corazón, los vasos
sanguíneos y los riñones. Este enfoque incluye varios tipos de medicamentos
que trabajan juntos para mejorar la función cardiaca y la calidad de vida de
los pacientes. |
|
1. Inhibidores de la Enzima
Convertidora de Angiotensina (ACEI) |
|
Efectos Fisiológicos: - Actúan como
vasodilatadores. - Reducen la
aldosterona. - Tienen
efectos antirremodeladores en el corazón. - Afectan la
perfusión renal, lo cual puede inducir insuficiencia renal en ciertos
pacientes. Precauciones
y Efectos Adversos: - Pueden causar tos seca, aumento de la creatinina plasmática, hipercaliemia y angioedema. |
|
2. Antagonistas del Receptor de
Angiotensina (ARB) |
|
Precauciones: - No se recomienda la combinación de ACEI y ARB debido al mayor riesgo de hipotensión, hipercaliemia y disfunción renal. |
|
3. Bloqueadores Beta
(β-bloqueadores) |
|
Efectos
Principales: - Reducen los
efectos de las catecolaminas (NE y EPI). - Disminuyen
la frecuencia y fuerza cardiaca, la relajación del músculo cardiaco y la
conducción auriculoventricular. - Reducen la liberación de renina y la actividad del SNS. Agentes
Disponibles: - Metoprolol:
Requiere formulaciones de liberación prolongada. - Bisoprolol, carvedilol, nebivolol: Tienen efectos adicionales como vasodilatación. |
|
4. Antagonistas del Receptor de
Mineralocorticoides (MRA) |
|
Mecanismo
de Acción: - Proceso:
Los MRA, como la espironolactona y eplerenona, bloquean los receptores de
aldosterona. - Efecto:
Reducen la retención de sodio y agua, y previenen la fibrosis miocárdica y
vascular. Uso
Clínico: - Se
administran a dosis bajas en pacientes con IC sintomática. - Vigilar la
hipercaliemia. |
|
Principio de Tratamiento II: Reducción de la Precarga |
|
|
En la insuficiencia cardiaca (IC), la sobrecarga de líquidos y el aumento de la precarga se deben a una disminución en la perfusión renal y la activación del sistema renina-angiotensina-aldosterona (RAAS). Aunque en condiciones normales un aumento de la precarga puede mejorar la fuerza contráctil del corazón mediante el mecanismo de Frank-Starling, en la IC esta relación se pierde, causando edema pulmonar y periférico. |
|
|
Diuréticos |
|
|
Los diuréticos son cruciales para tratar la IC sintomática, ya que ayudan a eliminar el exceso de sodio (Na+) y agua, reduciendo las presiones de llenado cardíaco y aliviando los síntomas congestivos. Sin embargo, es importante usarlos sólo en pacientes con congestión, ya que en otros casos pueden activar el RAAS y empeorar la condición. |
|
|
Diuréticos de Asa - Ejemplos:
Furosemida, torsemida, bumetanida. - Mecanismo:
Inhiben el cotransportador Na+-K+-2Cl en la rama ascendente del asa de Henle,
causando una diuresis significativa. |
Diuréticos Tiazídicos - Ejemplos:
Hidroclorotiazida, clortalidona. - Efectividad:
Menos efectivos en pacientes con filtrado glomerular reducido. - Uso: Útiles en combinación con diuréticos de asa en pacientes refractarios. |
|
Diuréticos Ahorradores de
Potasio - Ejemplos:
Espironolactona, eplerenona. - Mecanismo:
Inhiben los canales de sodio en el túbulo distal y reducen la excreción de
potasio (K+). - Beneficios:
- Ayudan a minimizar la pérdida de K+. - Tienen beneficios adicionales debido a
sus efectos en el RAAS. |
|
|
Principio de Tratamiento III: Reducción de
la Poscarga |
|
|
En la
insuficiencia cardiaca (IC), el aumento de la resistencia arterial o poscarga
es perjudicial para un corazón debilitado. Reducir la poscarga mejora la
capacidad del corazón para expulsar sangre, pero los ensayos con
vasodilatadores puros han tenido resultados decepcionantes. En cambio, los
inhibidores del sistema renina-angiotensina-aldosterona (RAAS) han demostrado
ser más eficaces. |
|
|
Combinación de Hidralazina e ISDN |
|
|
Una
combinación fija de hidralazina e isosorbida dinitrato (ISDN) ha mostrado
mejorar la supervivencia, especialmente en pacientes afroamericanos. |
|
|
·
ISDN: - Acción: Actúa principalmente como un vasodilatador venoso, reduciendo la precarga. |
Hidralazina: - Acción: Dilata las arteriolas, reduciendo la poscarga. |
|
Principio
de Tratamiento IV: Aumento de la Contractilidad Cardiaca |
||
|
En la
insuficiencia cardiaca (IC), el corazón a menudo no puede generar suficiente
fuerza para satisfacer las demandas del cuerpo. Históricamente, se han
utilizado fármacos inotrópicos positivos para aumentar la contractilidad,
aunque el uso crónico de muchos de estos agentes se ha asociado con un
aumento de la mortalidad. |
||
|
Agentes Inotrópicos |
||
|
1. Inhibidores de Na+/K+ ATPasa: - Ejemplo: Digoxina. - Mecanismo: Inhibe la Na+/K+ ATPasa,
aumentando el calcio intracelular (Ca2+) y mejorando la contractilidad. - Consideraciones: Reduce las
hospitalizaciones en pacientes con IC, pero requiere monitoreo cuidadoso
debido a su estrecho margen terapéutico y riesgo de toxicidad. |
2. Inotropos Dependientes de
cAMP: - Ejemplos: Dobutamina y milrinona. - Mecanismo: Aumentan las
concentraciones intracelulares de cAMP, mejorando la contractilidad y
acelerando la contracción y la relajación cardiaca. - Consideraciones: Uso prolongado
puede incrementar el riesgo de arritmias y mortalidad. |
3. Sensibilizadores de Calcio: - Ejemplo: Levosimendán. - Mecanismo: Aumenta la afinidad de
los miofilamentos por Ca2+, mejorando la fuerza contráctil sin elevar las
concentraciones de Ca2+. También inhibe la fosfodiesterasa III,
proporcionando efectos lusitrópicos positivos. - Consideraciones: Contrarresta cualquier prolongación de la relajación. |
1. Isquemia Miocárdica Aguda
2. Hipertensión no controlada
3. Fibrilación auricular y otras arritmias
4. Embolia pulmonar
5. Insuficiencia renal
6. Fármacos: Falta de adherencia a la medicación, uso de fármacos inotrópicos negativos (verapamilo, diltiazem, nifedipina, β-bloqueadores), AINEs e inhibidores de COX-2.
|
ESTRATEGIAS
DE TRATAMIENTO |
|
|
·
Diuréticos |
|
|
Los
diuréticos de asa, como la furosemida, son esenciales para manejar la
sobrecarga de líquidos y la congestión pulmonar. - Dosis
Inicial: Bolo intravenoso de 40-80 mg de furosemida. - Mantenimiento: Infusión continua según la dosis diaria oral previa a la hospitalización. |
|
|
·
Vasodilatadores |
|
|
Los
vasodilatadores como la nitroglicerina y el nitroprusiato ayudan a reducir la
precarga y la poscarga, mejorando el rendimiento cardiaco. - Uso:
Especialmente en pacientes con hipertensión. Evitar en hipotensión (PAS
<110 mm Hg). - Efectos
Secundarios: Hipotensión y posible isquemia. |
|
|
·
Inotropos Positivos |
|
|
Los inotropos
se utilizan en casos de gasto cardiaco y perfusión de órganos vitales
críticamente bajos. Sin embargo, están asociados con mayores riesgos y se
deben usar con precaución. |
|
|
1. Dobutamina Es el
inotrópico adrenérgico β de elección en ICAD con disfunción sistólica. - Dosis
Inicial: 2-3 μg/kg/min, ajustada según la respuesta. - Consideraciones:
Monitorización por taquicardia y arritmias. 2.
Epinefrina Es un
agonista adrenérgico β1, β2 y α1 equilibrado, utilizado como segunda opción
tras la dobutamina. |
3.
Norepinefrina Utilizado
para aumentar la presión arterial en caso de hipotensión persistente. 4.
Dopamina Sus efectos
varían según la dosis y es menos preferida debido a su perfil complejo y
efectos adversos. -Inhibidores de la Fosfodiesterasa (PDE) |
|
5.
Milrinona y Enoximona - Dosis:
Milrinona (25-75 μg/kg en bolo, seguido por 0.375-0.75 μg/kg/min). Enoximona
(0.5-1.0 mg/kg en bolo, seguido por 5-20 μg/kg/min). - Consideraciones: Vigilar hipotensión y arritmias. - Efectos:
Aumentan la sensibilidad de los miofilamentos contráctiles al Ca²⁺, mejorando
la contractilidad sin elevar el [Ca²⁺] citosólico. |
|
Fernández et al. (2018). Velazquez Farmacología Básica y Clínica. Ciudad de México: Editorial Médica Panamericana.
Goodman y Gilman, B. (2019). Las bases farmacológicas de la terapéutica. 13ª edición. McGraw Hill, editores
Katzung, B. (2019). Farmacología básica y clínica. Ciudad de México: Mc Graw-Hill.
Hall, J. E. (2015). Guyton & Hall. Tratado de Fisiología Médica (13.ª ed.). W B Saunders.




Que interesante es el tratamiento que se usa para las enfermedades del corazón, muy buena información, bien organizado
ResponderEliminarEl blog fue muy informativo. Ahora entiendo mejor cómo el corazón no puede bombear sangre adecuadamente, causando síntomas como fatiga y dificultad para respirar.
ResponderEliminarYo he estado en tratamiento por problemas del corazón, y conocer esta enfermedades es bastante importante pues algunas veces he presentado síntomas y no sabía porque se daban. Ahora conozco la forma en la que el corazón trabaja y es algo impresionante. Muy buena información y bastante llamativo 👍
ResponderEliminarMuy interesante la información acerca del corazón y los tratamientos según su necesidad.
ResponderEliminarMuy bien estructurada la información, haciendo comprensible de leerlo, ¡muchas gracias!
ResponderEliminarDespues de leer el blog me ayudo a entender como es que esta enfermedad puede ser tratada, no sabia que clasificaba en tantas maneras. Ahora se que que estos tratamientos ayudan a mejorar la calidad de vida y prevenir complicaciónes graves. Muy útil y creativo!
ResponderEliminarEste blog sobre la insuficiencia cardíaca fue muy educativo. Aunque no tengo conocimientos médicos, pude entender cómo diferentes partes del cuerpo, como el corazón, los vasos sanguíneos y los riñones, contribuyen al desarrollo de esta enfermedad. Ahora entiendo mejor por qué es importante controlar la presión arterial y la diabetes para prevenir insuficiencia cardíaca.
ResponderEliminarAunque no soy médico ni tengo antecedentes de problemas cardíacos, el blog sobre la insuficiencia cardíaca me pareció importante. Nunca antes había entendido tan bien cómo funciona el corazón y qué sucede cuando algo sale mal. La explicación sobre los síntomas y tratamientos fue buena y fácil de entender.
ResponderEliminarNunca pensé que el corazón tuviera tantos problemas diferentes que podrían llevar a la insuficiencia cardíaca. Es triste saber que factores como la hipertensión y la diabetes pueden afectar la capacidad del corazón para bombear sangre adecuadamente. Buena información y organización del blog.
ResponderEliminarMuy interesante el tratamiento en cuestión, siempre tomando en cuenta los efectos adversos, que es todo lo que queremos evitar a la hora de aplicar los tratamientos necesarios. Muy importante.
ResponderEliminarEs de gran importancia conocer sobre las insuficiencias cardíacas, ya que actualmente van en aumento. En el blog se presentó la información de muy buena manera.
ResponderEliminarExcelente información! Muy bien explicado la función cardíaca, y lo importante y delicado que es el corazón, no conocía todos estos diferentes medicamentos solo la aspirina, es bueno saber que existen los suficientes para poder sobrevivir a éstas enfermedades.
ResponderEliminar